Ein erweiterter Ansatz für Diagnostik und Trainingstherapie |
Aufgrund der engen biomechanischen Beziehung zwischen dem knöchernen Becken und der Wirbelsäule kann ein Beckenschiefstand chronische Beschwerden im unteren Rücken verursachen. Sebastian Korschilgen stellt die anatomischen und biomechanischen Besonderheiten dieser Region vor.
Das Becken (Pelvis) ist ein geschlossener knöcherner Ring, der aus dem linken und dem rechten Hüftbein (Os coxae) und dem Kreuzbein (Os sacrum) aufgebaut ist. Beide Hüftbeine bestehen wiederum aus jeweils drei knöchern miteinander verschmolzenen Anteilen: dem Schambein (Os pubis), dem Darmbein (Os ilium) und dem Sitzbein (Os ischii). Die Verbindung der drei knöchernen Elemente des Beckenrings schaffen spezifische gelenkige Verbindungen, stabilisiert durch kräftige ligamentäre Strukturen, was für die nötige Beweglichkeit der einzelnen Anteile des Beckens untereinander bei ausreichender Stabilität sorgt. Dorsal sind beide Darmbeine mit dem Kreuzbein über die Kreuzdarmbeingelenke, die Iliosakralgelenke (ISGs), verbunden. Diese sind Amphiarthrosen, d. h. echte Gelenke mit einer sehr geringen Bewegungsamplitude von 2 bis 4 Grad. Zusätzlich wird das Kreuzbein durch einen massiven Bandapparat (Ligg. sacroiliaca) dorsal und ventral der Iliosakralgelenke zwischen beiden Darmbeinen fixiert. Dieser verhindert, dass das Os sacrum bei Einwirken der Gewichtskraft des Rumpfes in die Beckenhöhle abgleitet. Ventral wird der knöcherne Beckenring durch die Schambeinfuge (Symphysis pubica), eine Verbindung beider Schambeine durch einen faserknorpeligen Diskus (Discus interpubicus), geschlossen. Aufgrund seiner Bauweise erhält das Becken eine enorme Stabilität bei gleichzeitiger geringer Beweglichkeit der einzelnen Elemente untereinander. Das Becken gleicht somit einer deformierbaren Schachtel, die auf zwei Kugeln, den Femurköpfen, ruht.
GLEICHGEWICHTSSITUATION DES BECKENS
Betrachtet man die Gleichgewichtssituation des Beckens bei aufrechtem Stand, so zeigt sich in der Frontalebene unter statischen Bedingungen eine hohe Stabilität, da beide Femurköpfe das Becken stützen. Zusätzlich wird das Becken in dieser Ebene unter dynamischen Bedingungen von den sehr kräftigen „kleinen“ Glutealmuskeln, dem M. glutaeus medius und dem M. glutaeus minimus, sowie dem M. quadratus lumborum stabilisiert.
Anders verhält es sich in der Sagittalebene, wo bereits unter statischen Bedingungen eine sehr labile Gleichgewichtssituation für das Becken besteht, die durch muskuläre und fasziale Elemente stabilisiert werden muss. Hierzu zählen die biartikulären Muskeln des Oberschenkels wie die ischiokrurale Muskulatur, der M. rectus femoris und der M. sartorius sowie der Tractus iliotibialis. Zusätzlich sei hier noch der M. glutaeus maximus als Stabilisator erwähnt, der das Becken an der Ventralkippung hindert. Bereits geringe Dysbalancen dieses myofaszialen Systems, seien es Kraft- und/oder Spannungsdysbalancen, können negativen Einfluss auf das Gleichgewicht des Beckens in der Sagittalebene haben. Eine resultierende Instabilität des Beckens führt aufgrund der anatomischen Verbindungen zwangsläufig zu Anpassungen in der Lendenwirbelsäule und in den Hüftgelenken.
FUNKTIONELLES BINDEGLIED
Somit stehen diese Bereiche in engem biomechanischem Zusammenhang und beeinflussen sich unter dynamischen Bedingungen, z. B. über Stoßdämpfermechanismen, gegenseitig. Das Becken kann daher nicht isoliert betrachtet werden, da es aus anatomisch-biomechanischer Sicht ein funktionelles Bindeglied zwischen Rumpf und unterer Extremität darstellt. Ein Beispiel ist ein zu schwacher M. glutaeus maximus, was zu einer Ventralkippung des Beckens und damit zu einer verstärkten lumbalen Lordose sowie einer Flexionsstellung in den Hüftgelenken führt. Es ist daher vor dem Hintergrund der genannten biomechanischen Wechselwirkung sinnvoll, von der Lenden-Becken-Hüft-Region zu sprechen. Eine Instabilität oder Unbeweglichkeit eines dieser Elemente beeinflusst alle anderen Teile des Systems, was im Sinne einer ganzheitlichen Sicht auf den Körper bei diagnostischen und therapeutischen Überlegungen miteinbezogen werden muss.
Hervorgehoben werden soll hier das Bewegungssegment L5/S1, das mit seiner Bandscheibe und den beiden Facettengelenken die gelenkige Verbindung zwischen Rumpf und Becken darstellt und unter biomechanischen Gesichtspunkten eine Sonderstellung einnimmt. Sowohl die Bandscheibe als auch die Facettengelenke dieses Segments sind besonders großen Belastungen ausgesetzt.
BEWEGUNGEN DES BECKENS
Unter biomechanischen Gesichtspunkten muss zwischen Bewegungen der einzelnen Anteile des Beckens untereinander und des Beckens als Einheit unterschieden werden. Bewegungen des Sakrums gegen beide Hüftbeine und umgekehrt finden in den Iliosakralgelenken statt und zeigen eine maximale Bewegungsamplitude von nur 4 Grad. Die Wichtigkeit dieser Bewegungskomponente für die gesamte Beckenmechanik wird erst bei einer „ISG-Blockade“ klar, die mit starken Schmerzen und massiver Bewegungseinschränkung v. a. beim Gehen verbunden ist. Ergebnisse der biomechanischen Forschung zeigen deutlich, wie essenziell diese marginalen Bewegungen in den Iliosakralgelenken für die Beckenmechanik und damit die Stoßdämpfung beim aufrechten Gang sind. Die Symphysis pubica erlaubt geringe kranio-kaudale Bewegungen beider Schambeine gegeneinander und ist durch die Wirkung der Schwerkraft beim Gehen konstanten Scherkräften ausgesetzt.
Bei einem Beckenschiefstand stellen die Bewegungen des Beckens als Einheit den weitaus wichtigeren Aspekt dar, denn diese führen aufgrund der bereits erwähnten funktionellen Anatomie des Beckens mit seinen Verbindungen zu „Zwangsadaptationen“ in der Lendenwirbelsäule und in den Hüftgelenken. In der Sagittalebene kommen eine Ventralkippung und eine Dorsalkippung des Beckens vor. Eine Ventralkippung des Beckens zieht im aufrechten Stand eine Verstärkung der lumbalen Lordose sowie eine Beugung (Flexion) in den Hüftgelenken nach sich. Die Dorsalkippung führt zu einer Aufhebung der lumbalen Lordose und zu einer Streckung (Extension) in den Hüftgelenken. In dieser Ebene ist der Kompensationsspielraum der Lenden-Becken-Hüft-Region relativ groß, wodurch normabweichende Beckenstellungen vom Körper länger kompensiert werden können. Es sei hier ergänzend erwähnt, dass eine Adaptation der Lendenwirbelsäule zu einer Veränderung der gesamten Wirbelsäule führt, da es sich bei der Wirbelsäule um eine funktionelle Einheit und das größte Gelenk im menschlichen Körper handelt. Eine Adaptation in den Hüftgelenken wird wiederum über die untere Extremität als „Gelenkkette“ zu den Knie- und Sprunggelenken weitergeleitet.
KOMPENSATION IN DER LWS
Der klassische Beckenschiefstand wird in der Frontalebene beschrieben, in der das Becken physiologisch eine hohe Stabilität aufweist. Geht diese Stabilität verloren, z. B. durch eine einseitige Beinachsenabweichung, kippt das Becken zu der betroffenen Seite ab, zu der dann der Schiefstand beschrieben wird. Ein Beckenschiefstand rechts beschreibt, dass das Becken rechts tiefer steht. Dies führt sowohl in der Lendenwirbelsäule als auch im Hüftgelenk zu einer Adaptation in der Frontalebene. Ein Beckenschiefstand rechts zieht eine Adduktion im linken Hüftgelenk und eine Seitneige (Lateralflexion) der Lendenwirbelsäule nach links und damit eine funktionelle Skoliose nach sich. Genau wie das Becken weist die Wirbelsäule in der Frontalebene physiologiebedingt eine hohe Stabilität und Symmetrie auf. Diese hat jedoch eine horizontale Stellung des Beckens in der Frontalebene zur Bedingung und wird durch einen Beckenschiefstand beeinträchtigt.
Nun ist es leicht zu verstehen, dass ein Beckenschiefstand zu einer der Hauptursachen für chronische Überlastungen und damit Schmerzen im unteren Rücken gezählt werden darf. Der Lendenwirbelsäule wird eine Kompensation „aufgezwungen“, wodurch ein Bereich potenzieller Überlastung entsteht. Daher ist es besonders wichtig, die Ursachen eines Beckenschiefstands zu kennen und diese, wenn möglich, effektiv zu behandeln.
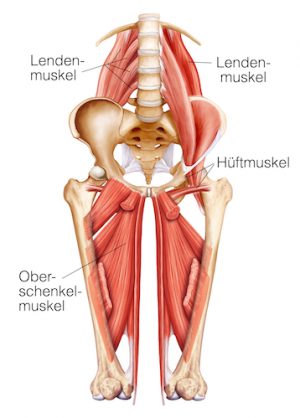
Stabilität in der Frontalebene: Die Funktionseinheit aus Lendenwirbelsäule, Becken und unterer Extremität wird durch kräftige Muskelsysteme geführt und gestützt.
URSACHEN EINES BECKENSCHIEFSTANDS
Eine seltene Ursache eines Beckenschiefstands ist eine wachstumsbedingte, anatomisch fixierte Skoliose, die strukturell nicht zu beeinflussen ist. Sie zwingt das Becken als direkten anatomischen Unterbau der Wirbelsäule zur Kippung in der Frontalebene. Der funktionellen Verbindung von Lendenwirbelsäule, Becken und unterer Extremität entsprechend führt dies meist zu einer kompensatorischen Beugestellung des Knies der Seite, auf der das Becken tiefer steht.
Die häufigste Ursache für einen Beckenschiefstand in der Frontalebene ist eine anatomische oder funktionelle Beinlängendifferenz. Eine anatomische Beinlängendifferenz entsteht durch eine unterschiedliche Länge des Beinskeletts beider Seiten oder durch einen einseitigen, von der Norm abweichenden Winkel zwischen Oberschenkelhals und Femurschaft (CCD-Winkel; Norm 120 Grad) im Sinne einer Coxa valga (CCD-Winkel > 120) oder einer Coxa vara (CCD-Winkel < 120). Dies führt zu einer relativen Verkürzung des betroffenen Beins.
Die Ursache einer funktionellen Beinlängendifferenz ist eine unter Schwerkraftbedingungen auftretende Abwinkelung einzelner Knochen des Beinskeletts gegeneinander, was zu einer Abweichung der Beinachse der betroffenen Seite führt. Die Hauptursachen
hierfür sind Fußfehlstellungen mit Instabilitäten im oberen und unteren Sprunggelenk oder Instabilitäten der Kollateralbänder des Kniegelenks. Die häufig zu beobachtende Instabilität im unteren Sprunggelenk führt im Stand zu einer Abwinkelung des Rückfußes gegen den Unterschenkel und damit zum klassischen Knickfuß. Sowohl beim Knickfuß nach innen (Pes valgus) als auch beim Knickfuß nach außen (Pes varus) kommt es zu einer funktionsbedingten Verkürzung des betroffenen Beins und damit zu einer Beckenkippung zur betroffenen Seite. Die Folge ist eine Seitneige der Lendenwirbelsäule zur Gegenseite. Oft ist der Knickfuß eine Zwangsfolge des Senk-Spreiz-Fußes, bei dem sowohl das Fußlängsgewölbe als auch das Fußquergewölbe nachgegeben hat. Sowohl beim Knickfuß als auch beim Senk-Spreiz-Fuß ist eine Schwäche der jeweiligen Stützmuskulatur ursächlich, was einen wirksamen trainingstherapeutischen Ansatzpunkt bietet. Während das Längs- und das Quergewölbe des Fußes durch die Plantarmuskulatur gestützt werden, gewährleisten die tiefen Plantarflexoren (Mm. flexor digitorum longus, tibialis posterior und hallucis longus) die Stabilität des Rückfußes. Sie untergurten mit ihren Endsehnen das Sustentaculum tali des Calcaneus und besitzen dadurch den nötigen Hebelarm, um den Rückfuß aufzurichten. Hierbei sei der M. tibialis posterior aufgrund seines günstigen Hebelarms besonders hervorgehoben.
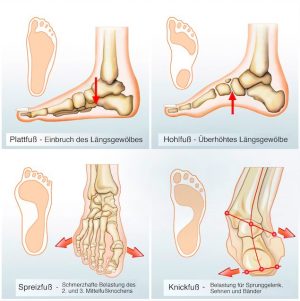
Klassischer Knickfuß (Pes valgus): Ein Knickfuß führt im Stand zu einer Beinachsenabweichung und damit zwangsläufig zu einem Beckenschiefstand.
THERAPEUTISCHE ANSÄTZE IM TRAINING
Trainingstherapeutische Ansätze bei einem Beckenschiefstand müssen der funktionellen Anatomie der Lenden-Becken-Hüft-Region und seiner biomechanischen Wechselwirkungen Rechnung tragen. Ungeachtet der Ursache eines Beckenschiefstands (anatomisch oder funktionell) gilt besonders für die Lendenwirbelsäule, dass sowohl die Kraft und die Stabilität als auch die Mobilität trainiert werden müssen. Da die Lendenwirbelsäule aufgrund der Ausrichtung ihrer Facettengelenke (sagittal gestellt) nur einen geringen Grad an Rotation (max. 5 Grad) zulässt, ist sie insbesondere in Lateralflexion und Flexion/Extension zu mobilisieren.
Die aktiven Hauptstabilisatoren der Lendenwirbelsäule sind der lumbale M. erector spinae, der M. quadratus lumborum und die schrägen seitlichen Bauchmuskeln (Mm. obliquus externus und internus abdominis). Der M. quadratus lumborum „fesselt“ die Lendenwirbelsäule an das Becken und verhindert bei gutem Trainingszustand sowohl unter statischen als auch dynamischen Bedingungen eine zu starke Abweichung der Lendenwirbelsäule in die Lateralflexion. Die beiden schrägen Bauchmuskeln bedienen sich für die Rotation der Lendenwirbelsäule und der unteren Brustwirbelsäule über die Rippen und die Querfortsätze der Wirbel eines langen Hebelarmsystems und stellen daher effektive Stabilisatoren in der Transversalebene dar. Betont werden soll hier die Notwendigkeit, die Rumpfmuskulatur unter statischer und dynamischer Beanspruchung sowohl in der Lateralflexion als auch in der Rotation zu trainieren und dabei auf die exakte Ansteuerung der Zielmuskulatur zu achten. Der nächste Trainingsschritt ist dann, die erworbene „isolierte“ Rumpfstabilität in komplexe Bewegungsabläufe wie z. B. Kniebeugen und Ausfallschritte zu integrieren.
Hauptstabilisatoren der Lendenwirbelsäule:
- lumbaler M. erector spinae
- M. quadratus lumborum
- Mm. obliquus externus und internus abdominis
Trainingsziele bei Beckenschiefstand
- Kraft
- Stabilität
- Mobilität
FAZIT
Die Stabilität des Beckens in der Frontalebene gewährleisten u. a. die kleinen Glutealmuskeln. Die Einheit aus M. glutaeus medius und M. glutaeus minimus stellt die klassischen Abduktoren dar. Ihre Hauptfunktion beim Gehen ist die Stabilisierung des Beckens in der Frontalebene während der Schwungbeinphase. Aufgrund ihres breiten Ursprungsgebiets an der Außenfläche der Beckenschaufel haben sie zusätzlich eine innen- und eine außenrotatorische Wirkung auf das Hüftgelenk. Als Außenrotatoren tragen sie maßgebend zur Stabilisierung der Beinachse bei. Für die optimale Ansteuerung der kleinen Glutealmuskeln ist wie bei der Rumpfmuskulatur zunächst ein isoliertes Training sinnvoll. Besonders effektive Übungen für die Abduktoren sind solche am Seilzug mit langem Hebel und Betonung der Außenrotation.
Bei einer Instabilität des Fußgewölbes und des unteren Sprunggelenks als Ursache einer funktionellen Beinverkürzung ist barfuß und einbeinig ausgeführtes propriozeptives Krafttraining zur Stabilisierung des Rückfußes und des Fußgewölbes am effektivsten. Die dadurch wiedererlangte Dynamik des gesamten Fußes als Stoßdämpfersystem beim aufrechten Gang stabilisiert die Beinachse unter dynamischen Bedingungen und verhindert somit ein Abkippen des Beckens in der Frontalebene.
 Sebastian Korschilgen
Sebastian Korschilgen
Der Sportwissenschaftler, Personal Trainer und Osteopath ist als Osteopath mit integrativem Ansatz sowie als Dozent an der Osteopathie Schule Deutschland in Berlin tätig. Seine osteopathische Behandlung kombiniert er mit gezieltem Training.
www.osteo-reha.de
Fotos: dream@do – stock.adobe.com; Sebastian Korschilgen
Grafiken Henrie – stock.adobe.com (137973469, 125809218)